La grieta de género en salud mental
La brecha de género y sexo es una evidencia en los trastornos de salud mental con resultados muy negativos para las mujeres. Durante décadas estas desigualdades no han sido relevantes en investigaciones médicas y clínicas, pero en la actualidad los enfoques de diversos estudios se centran en la mujer como sujeto diferenciado en síntomas, prevalencia y tratamiento de las enfermedades. Plataformas globales como la Organización para la Cooperación y el Desarrollo Económicos (OCDE), la Initiative on Alzheimer’s Disease (CEOi), el Foro Económico Mundial (WEF) y la Davos Alzheimer’s Collaborative (DAC) son algunos de los organismos que tienen en cuenta la salud mental de las mujeres en sus informes.

Esta nueva perspectiva ha estado mucho tiempo descartada; en la actualidad es más que necesaria debido al aumento de la enfermedad de Alzheimer y otras demencias entre las mujeres. Este hecho, unido a su impacto en la economía, motivó la celebración de los Diálogos virtuales de Lausana en mayo de 2021. En estas jornadas se presentó el informe WHAM (Women’s Health Access Matters). En él, un grupo de mujeres de negocios estadounidenses, con capacidad decisoria y ejecutiva y al mando de equipos muy competentes, solicitó el estudio que llevó a cabo la organización sin fines de lucro RAND Corporation. El informe tenía como objetivo investigar en profundidad temas de salud y, en concreto, su aplicación desde una mirada femenina. La repercusión en el ámbito económico que pudieran tener los resultados obtenidos era otro de los fines para los que se diseñó el estudio. El análisis se centró en revisar enfermedades como el Alzheimer y demencias relacionadas que afectan a las mujeres de forma diferente a como lo hacen en los hombres. El informe WHAM mostró unas cifras preocupantes: las mujeres constituyen el 66 % de los casi 7 millones de personas en Estados Unidos con Alzheimer y, sin embargo, solo el 12 % de los fondos de los National Institutes of Health (NIH, la principal agencia estatal de investigación en salud pública y biomedicina) dedicados al Alzheimer en 2019 se destinó a proyectos que ponían el foco en las mujeres.
También salieron a la luz los siguientes tres puntos:
- Duplicar la inversión en la investigación del Alzheimer en mujeres implicaría una recuperación de tres veces esa cantidad.
- Este 224 % de retorno de la inversión añadiría un 15 % más a la economía del país del que ya de por sí agrega la investigación general sobre el Alzheimer.
- Invertir 300 millones de dólares más en el presupuesto destinado a investigación sobre salud mental en mujeres generaría 930 millones de dólares en ganancias económicas, añadiría 4000 años de vida, evitaría 6500 casos de Alzheimer y demencias relacionadas, y ahorraría 3500 años de cuidados en residencias para mayores (con sus gastos correspondientes).
Las disparidades en la prevalencia, detección y tratamiento pueden generalizarse a otros países y a otras problemáticas en la salud neurológica de las mujeres. Por ejemplo, en España, las muertes por Alzheimer en 2020 ascendieron a 11 065 mujeres frente a 4 515 hombres (INE, 2021).
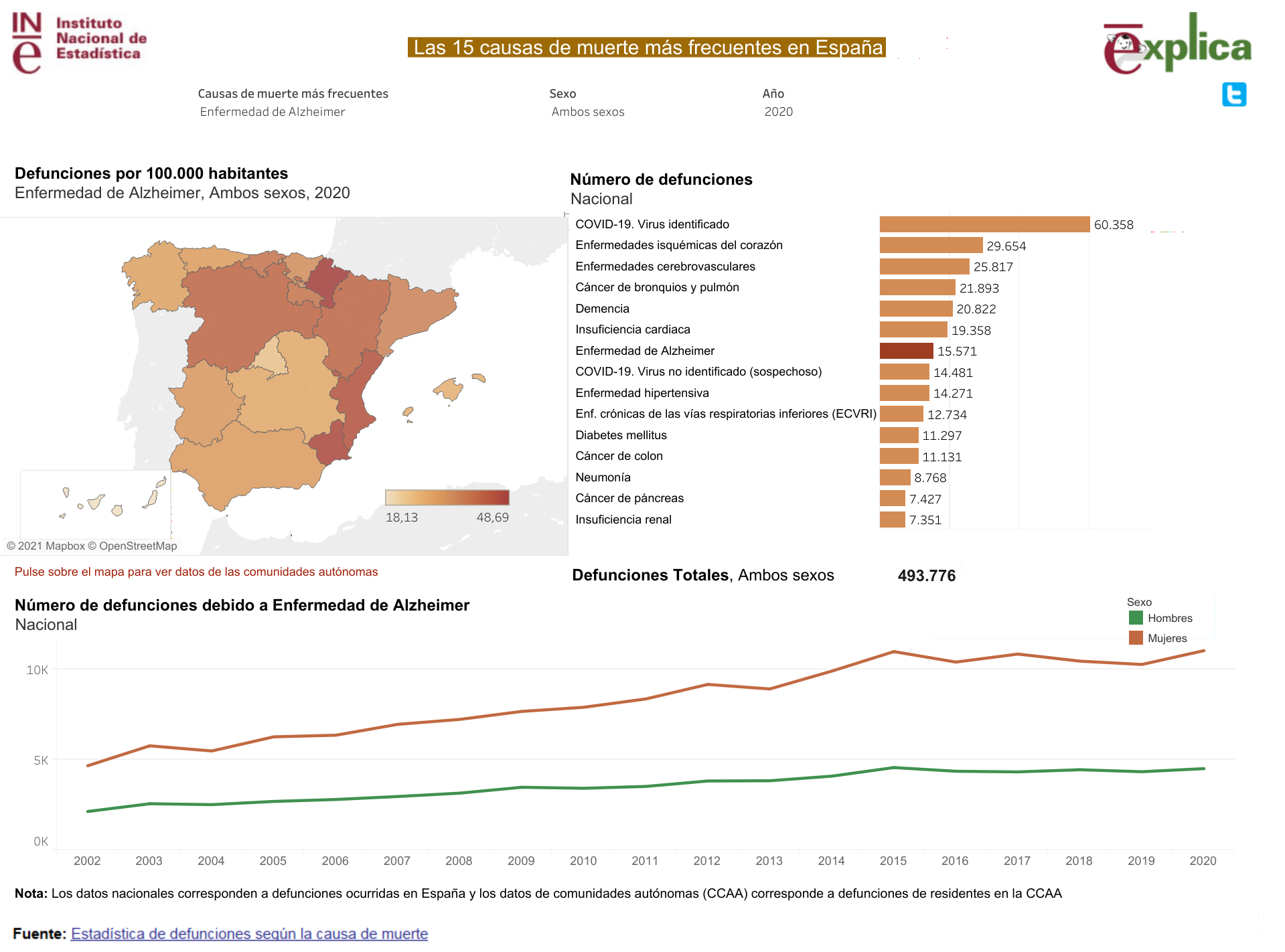
Es un hecho que la actual crisis de salud mental, desde la depresión y la ansiedad hasta otras enfermedades y trastornos asociados al cerebro, afecta de manera desproporcionada a las mujeres. A través de una perspectiva clínica y neurocientífica, existe una clara desigualdad en los resultados de las dolencias de salud mental a lo largo de la vida en detrimento de las mujeres. Por ejemplo, dos tercios de los pacientes con Alzheimer en todo el mundo son mujeres. Una conclusión llamativa del informe fue que las mujeres estadounidenses mayores de 60 años tienen el doble de probabilidades de desarrollar la enfermedad de Alzheimer que de padecer un cáncer de mama. En España, vimos que 11 065 mujeres murieron en 2020 a causa de la enfermedad de Alzheimer y, ese mismo año, 6 572 fallecieron por padecer cáncer de mama (INE, 2021).
En Australia, Inglaterra y Gales, la demencia se ha convertido en la principal causa de muerte de las mujeres, superando las enfermedades cardiovasculares. Ellas tienen un mayor riesgo de sufrir un accidente cerebrovascular durante su vida y tienen el doble de probabilidad de ser diagnosticadas con depresión, trastornos de ansiedad y migrañas. Los síntomas de las mujeres a menudo se pasan por alto, se descartan o se diagnostican erróneamente debido a una mala comprensión de observaciones específicas. Por ejemplo, el deterioro cognitivo leve en la enfermedad de Alzheimer puede pasar desapercibido a causa de la capacidad de las mujeres para compensarlo con una buena memoria verbal (Sundermann et al, 2017). Esto da lugar a grandes inequidades en salud, que se ven agravadas por una situación socioeconómica generalmente más precaria en ellas, lo que conlleva un menor acceso a los servicios sanitarios.
Hay que resaltar y volver a insistir en que no son solo los cambios hormonales los que modifican el comportamiento, la cognición, el estado de ánimo y el sueño en las mujeres. Faltan estudios que analicen el vínculo entre esos cambios en el envejecimiento y las hormonas endógenas en el procesamiento neuronal y cognitivo. Es decir, son muchas más las variables que intervienen cuando una mujer envejece y se modifican aspectos de su salud mental.
Un factor grave en el sesgo que nos ocupa es la exclusión o subrepresentación de las mujeres en los estudios clínicos con células, animales y humanos. De 1977 a 1993, la Administración de Drogas y Alimentos de Estados Unidos (FDA) prohibió a las mujeres en edad fértil participar en ensayos clínicos. Incluso en la actualidad, las mujeres son excluidas de los estudios médicos debido a creencias infundadas sobre que las fluctuaciones en las hormonas femeninas pueden hacer que el seguimiento clínico sea más difícil y costoso. Otras veces, aun incluyendo a mujeres en el muestreo, los datos obtenidos no se analizan para buscar diferencias de sexo y género. Pero gracias al trabajo pionero de organizaciones como Women’s Brain Project, WHAM, WomenAgainstAlzheimer’s, Global Alliance on Women’s Brain Health y otras instituciones científicas de todo el mundo, se comienza a tener en cuenta lo específico relacionado con las mujeres en cuestiones de enfermedades mentales y cerebrales. Es evidente la necesidad de llevar a la práctica todo lo aprendido en estas investigaciones y aplicarlo con recursos suficientes.

Otra realidad que perpetúa desigualdades es la brecha de datos sobre sexo y género no sólo en investigación médica, sino en los libros de consulta sobre medicina. La visibilidad de las mujeres todavía es escasa o ausente en los libros de consulta médicos relacionados con las enfermedades coronarias, la depresión, el abuso de alcohol o la farmacología, a pesar de que siempre han existido diferencias significativas entre hombres y mujeres.
Una investigación de 2016 utilizó la herramienta CurrMIT, diseñada para el tratamiento de información y gestión de los planes de estudios de Medicina en Estados Unidos. Otro estudio empleó a alumnos de medicina de primer y segundo año para auditar sus asignaturas. Ambos proyectos mostraron que en la carrera de medicina, la incorporación de diferencias relacionadas con el sexo y el género en el temario era «mínima, fortuita y mal definida». La mayor parte del contenido estaba «centrado en las diferencias fisiológicas / anatómicas de sexo o diferencias de género en la prevalencia de la enfermedad, con una observación mínima de las diferencias de sexo o género en el diagnóstico, el pronóstico, el tratamiento y los resultados». Al punto de vista caricaturizado que limita las diferencias entre hombres y mujeres a los senos y genitales se le conoce como «medicina del bikini». Esta falta de actualización en manuales y temarios puede ser otro de los motivos que alimente sesgos implícitos preocupantes en el tratamiento de enfermedades y en el uso de fármacos.
Por otro lado, la pandemia que aún sufrimos ha amplificado la brecha de salud mental, poniendo de manifiesto desigualdades sociales muy arraigadas. Las mujeres, y más aún las que pertenecen a minorías vulnerables y desatendidas, son las más afectadas por inequidades en cuestiones de salud. Por lo tanto, es fundamental que los esfuerzos en conseguir igualdad no se limiten a las mujeres blancas cisgénero de clase media/alta sin rasgos evidentes de exclusión.
Vemos así que para ir cerrando la gran grieta de desigualdad en todos los aspectos referentes a la salud es necesario tener en cuenta el sexo y el género de cada paciente, incluidos, además de los factores biológicos, las influencias sociales. El objetivo es la medicina de precisión en la que no tiene cabida un tratamiento no diferenciado, ineficaz y, en muchas ocasiones, nada realista.
Referencias
- Henrich JB, Viscoli CM (2006). What do medical schools teach about women’s health and gender differences? Acad. Med. 81(5) 476–82. DOI: 10.1097/01.ACM.0000222268.60211.fc
- INE (2021). Defunciones según la causa de muerte. Año 2020
- Smith E, Kawaguchi N, Bond Chapman S, Santuccione Chadha A, Comer M, Wolfe J, Hynes W, Zarutskie PW, and Eyre HA (2021). Closing the Brain Health Gap: addressing women’s inequalities, OUP
- Song MM, Jones BG, Casanova RA (2016). Auditing sex- and gender-based medicine (SGBM) content in medical school curriculum: a student scholar model. Biol Sex Differ 14;7 (Suppl 1) 40. DOI: 10.1186/s13293-016-0102-x
- Sundermann EE, Biegon A, Rubin LH, Lipton RB, Landau S, Maki PM, Alzheimer’s Disease Neuroimaging Initiative (2017). Does the Female Advantage in Verbal Memory Contribute to Underestimating Alzheimer’s Disease Pathology in Women versus Men? J Alzheimers Dis. 56(3) 947–957. DOI: 10.3233/JAD-160716
Sobre la autora
Marta Bueno Saz es licenciada en Física y Graduada en Pedagogía por la Universidad de Salamanca. Actualmente investiga en el ámbito de las neurociencias.
2 comentarios
Molt interessant i necessari incorporar la perspectiva de genere a la investigació.
Sí, muy necesaria una visión más inclusiva y diferenciada. Seguimos.